درمان زخم پای دیابتی
مشکلات پای دیابتی مانند زخم، عفونت و گانگرن، شایعترین علت بستری شدن در بیماران دیابتی است. مراقبتهای روزمره از زخم، درمان عفونتها، قطع عضو و بستری در بیمارستان سالانه میلیاردها دلار هزینه دارد و یک بار سنگین بر دوش سیستم مراقبتهای بهداشتی است. در ادامه این مطلب از بلاگ پزشکی اسنپ دکتر به مطلب درمان زخم پای دیابتی خواهیم پرداخت. هر ساله بیش از هشتادهزار قطع عضو در بیماران دیابتی در کشور ایالات متحده آمریکا انجام میشود.
58 درصد از بیماران دیابتی که قطع عضو انجام میدهند، پس از گذشت مدت زمان 3 تا 5 سال پس از قطع اولین عضو، قطع عضوی متقابل (منظور اندام متقابل به اندام اندام قطع شده است) خواهند داشت. علاوه بر این، میزان مرگ و میر در بیماران دیابتی که قطع عضو انجام دادهاند، پس از گذشت 3 سال از اولین قطع عضو، 20 تا 50 درصد تخمین زده شده است. این تعداد مرگ و میر در طول 30 سال گذشته و با وجود پیشرفتهای چشمگیر در درمان پزشکی و جراحی بیماران دیابتی، تغییر چندانی نکرده است.
زخم پای دیابتی چیست؟
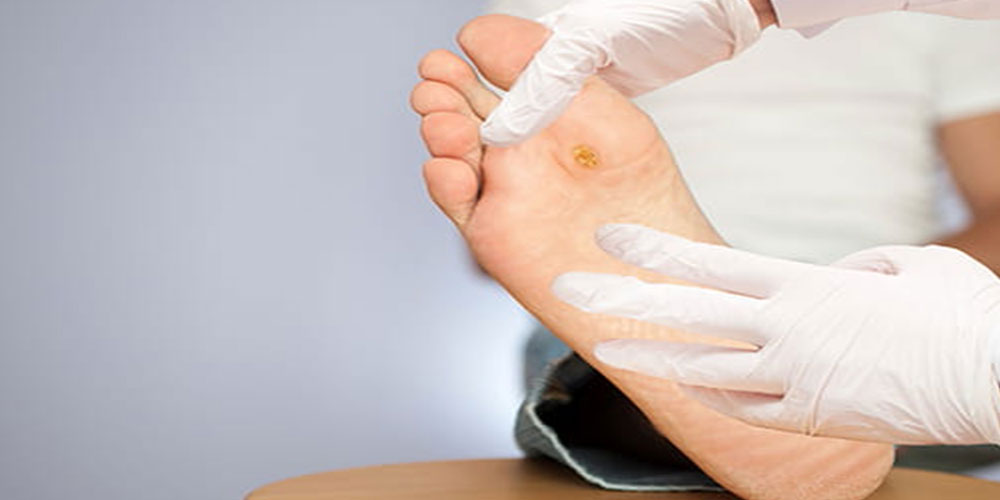
زخم پای دیابتی یک جراحت یا زخم باز است. تقریباً در 15 درصد بیماران دیابتی اتفاق میافتد و معمولاً در قسمت پایینی پا قرار دارد. از بیماران دیابتی که دچار زخم پا میشوند، 6 درصد به دلیل عفونت یا عارضه دیگر مربوط به زخم پا در بیمارستان بستری میشوند. دیابت علت اصلی قطع عضو در ایالات متحده است و تقریباً 14 تا 24 درصد از بیماران دیابتی که دچار زخم پا میشوند نیاز به قطع عضو دارند. زخم پا از جمله رایجترین موارد اتفاق افتاده دربین 85 درصد از قطع عضوهای مربوط به دیابت است. تحقیقات نشان داده است که ایجاد زخم پا قابل پیشگیری است.
علت ایجاد زخم پای بیماران دیابتی چیست؟
هر کسی که دیابت داشته باشد میتواند به زخم پا مبتلا شود. در کل جهان افراد بومی آمریکا، افراد آفریقایی- آمریکایی، اسپانیاییها و مردان مسن بیشتر در معرض زخمهای ناشی از دیابت هستند. افرادی که از انسولین استفاده میکنند، بیشتر در معرض خطر ابتلا به زخم پا قرار دارند. همچنین بیمارانی که مبتلا به دیابت کلیه، چشم و بیماری قلبی یا دارای اضافه وزن باشند و از الکل و دخانیات استفاده کنند نیز دچار زخم پای دیابتی میشوند. زخمها به دلیل وجود عواملی مانند نبود حس در پا، گردش خون ضعیف، تغییر شکل پا، عصبانیت (مانند حساسیت یا فشار) و ضربه و همچنین مدت زمان ابتلا به دیابت ایجاد میشوند.
بیمارانی که سالها دیابت دارند میتوانند به نوروپاتی (neuropathy) مبتلا شوند که نوعی بیماری عصبی است و باعث فقدان یا کمبود توانایی احساس درد در پا به دلیل آسیب عصبی ناشی از افزایش سطح گلوکز خون در طول زمان میشود. نوروپاتی دیابتی نوعی آسیب عصبی است که در صورت ابتلا به دیابت میتواند ایجاد شود. قند خون بالا (گلوکز) میتواند به اعصاب بدن آسیب برساند. نوروپاتی دیابتی اغلب به اعصاب پاها آسیب میرساند. بسته به اعصاب آسیب دیده، علائم نوروپاتی دیابتی میتواند از درد و بیحسی در پاها گرفته تا مشکلات سیستم گوارشی، دستگاه ادراری، رگهای خونی و قلب باشد. برخی از افراد علائم خفیفی دارند. اما برای برخی دیگر، نوروپاتی دیابتی میتواند کاملاً دردناک و طاقت فرسا باشد.
نوروپاتی دیابتی
نوروپاتی دیابتی یک عارضهی جدی دیابت است که ممکن است تا 50 درصد افراد دیابتی را درگیر کند. اما فرد بیمار در اغلب موارد میتواند با مدیریت مداوم قند خون و یک سبک زندگی سالم از نوروپاتی دیابتی جلوگیری کرده یا پیشرفت آن را کاهش دهد. آسیب عصبی اغلب میتواند بدون درد اتفاق بیافتد و حتی ممکن است فرد از این مسئله آگاهی نداشته باشد. پزشک متخصص میتواند با ابزاری ساده و بدون درد به نام مونوفیلامنت، پا را از نظر بیماری نوروپاتی آزمایش کند. بیماری عروقی میتواند زخم پا را برای فرد بیمار مشکل و پیچیده کند، بنیه و توانایی بدن را کاهش و خطر ابتلا به عفونت را افزایش دهد.
افزایش گلوکز در خون میتواند توانایی بدن را برای مقابله با عفونت بالقوه و همچنین ترمیم کاهش دهد. علت دقیق انواع نوروپاتی ناشناخته است. محققان تصور میکنند با گذشت زمان، قند خون کنترل نشده به اعصاب آسیب میرساند و توانایی آنها در ارسال سیگنال را مختل میکند. این موضوع منجر به نوروپاتی دیابتی میشود. قند خون بالا همچنین باعث ضعیف شدن دیوارهی رگهای خونی کوچک (مویرگها) که اکسیژن و مواد مغذی اعصاب را تأمین میکنند، میشود. همه افراد دیابتی در معرض خطر زخم پا هستند که میتواند دلایل مختلفی داشته باشد.
برخی از عوامل میتوانند خطر زخم پا را افزایش دهند که در ادامه به آن اشاره میشود:
- کفشهای ناسازگار یا بیکیفیت
- بهداشت نامناسب (عدم شستشوی منظم یا کامل یا خشک نکردن پا به خوبی پس از شستن)
- اصلاح نادرست ناخنهای پا
- مصرف الک
- بیماری چشم به دلیل دیابت
- بیماری قلبی
- بیماری کلیوی
- چاقی
- مصرف دخانیات (مانع گردش خون میشود)
علائم ایجاد زخم پا ناشی از دیابت
از آنجا که بسیاری از افرادی که به زخم پا مبتلا میشوند توانایی احساس درد را از دست میدهند، بنابراین نمیتوان گفت که قطعاً درد یکی از علائم رایج زخم پای دیابتی است. ممکن است اولین چیزی که در فرد مبتلا به دیابت آزاردهنده باشد این باشد که توانایی پوشیدن جوراب به مدت طولانی را ندارد. زخم پای دیابتی قرمزی و تورم را نیز به وجود میآورد و این علائم اغلب با ایجاد زخم همراه هستند و در صورت پیشرفت قابل توجه، ممکن است این عارضه همراه با به وجود آمدن بوی خاصی باشد.
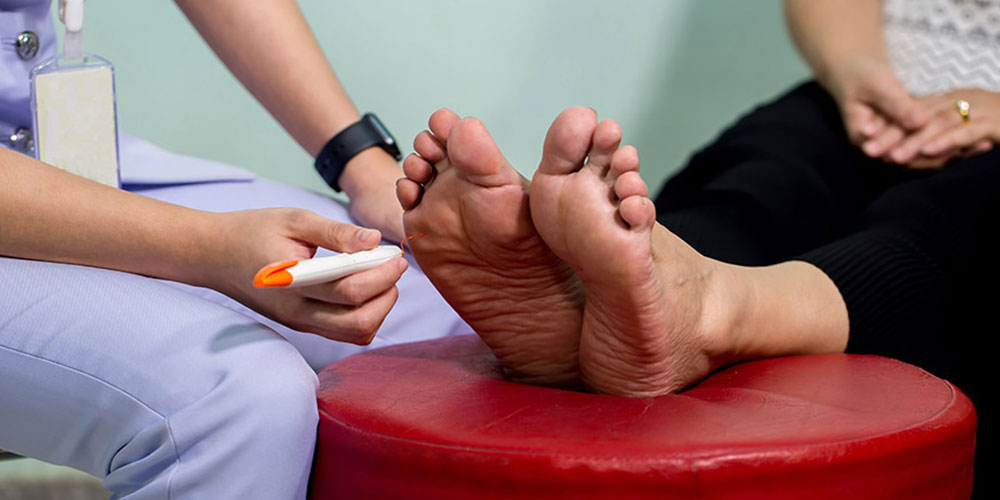
درمان زخم پای دیابتی
بیش از نیمی از افرادی که دیابت دارند به زخمهای پای دیابتی آلوده میشوند. تقریباً 20 درصد از عفونتهای متوسط تا شدید پا در افراد دیابتی منجر به قطع عضو میشود. بنابراین مراقبتهای پیشگیرانه بسیار مهم است. تعیین نوع زخم پای دیابتی برای تعیین یک درمان مؤثر مهم است. برای جلوگیری از درد ناشی از زخم باید سعی کنید اصلاً فشار به پاهای خود نیاورید و استراحت مطلق داشته باشید. به این حالت اصلاح و بهبودی وضعیت گفته میشود و برای انواع زخمهای پای دیابتی مفید است. فشار ناشی از راه رفتن میتواند باعث بدتر شدن عفونت و گسترش زخم شود.
روشهایی برای محافظت از پاها
- کفش مخصوصی که برای افراد دیابتی طراحی شده است
- استفاده از گچ استخوان بندی
- زانوبندهای فشرده ساز
- استفاده از کفشهای مخصوص برای جلوگیری از میخچه و پینه کردن پا هر روز پاهای خود را بشویید
- کوتاه نگه داشتن ناخنهای پا
- پاها را خشک و مرطوب نگه دارید
- جورابهای خود را مرتباً عوض کنید
- مراجعه به پزشک متخصص غدد برای برداشتن پینه
- پوشیدن کفش مناسب
درمان موفقیتآمیز زخم پای دیابتی شامل انجام این سه مسئلۀ اساسی و مهم است: از بین بردن زخمها، تخلیه و کنترل عفونت.
روشهای درمان زخم پای دیابتی
فرآیند جراحی دبریدمان (Debridement)
فرآیند از بین بردن زخمها شامل برداشتن تمامی بافتهای مرده یا استخوان فاسد، پینهها و بافتهای سخت پا در اطراف زخم و دیگر اجسام خارجی است تا بافت پا به حالت تازه و اولیۀ خود بازگردد. برای کاهش خطر عفونت و کاهش فشار اطراف زخم، که میتواند مانع از انقباض و ترمیم طبیعی زخم شود انجام فرایند از بین بردن زخمها لازم است. پس از انجام مراحل جراحی دبریدمان، باید زخم را با نمک یا پاک کننده تمیز کرد و سپس پانسمان استفاده کرد.
پانسمان از فرسودگی بافت جلوگیری کرده، مایعات اضافی را جذب کرده و از زخم در برابر آلودگی محافظت میکند. صدها نوع پانسمان در بازار وجود دارد که شامل هیدروژل، کف، آلژینات کلسیم، پلیمرهای جاذب، فاکتورهای رشد و ترمیمهای پوستی است. ژل بکاپلرمین موضعی میزان بهبودی کامل زخم را به میزان قابل توجهی افزایش میدهد. استفاده از آن برای زخمهایی که با پانسمانهای ذکر شده بهبود نمییابند بسیار توصیه شده است.
استفاده از ویلچر یا عصا
مؤثرترین روش تخلیه برای بهبود زخم پا، استفاده کردن بیماران از ویلچر یا عصا برای جلوگیری از قراردادن کامل وزن بدن بر روی پا آسیبدیده است. استفاده از گچهای غیر قابل برداشت (TCC) دشوار و زمانبر است. اما به طور قابل توجهی فشار بر زخمها را کاهش میدهد و نشان داده شده است که بین 73 تا 100 درصد از تمام زخمهای درمان شده با استفاده از این گچها بهبود مییابند.
استفاده نامناسب از (TCC) ممکن است منجر به ایجاد زخمهای جدید شود. از (TCC) نباید در صورت وجود زخمهای عمیق یا در حال تخلیه استفاده شود. استفاده از آنها برای بیماران نابینا، چاق مفرط یا تحت تأثیر بیماری عروقی منع شده است. پزشکان معمولاً نوعی پای مصنوعی (cast walkers) متحرک را ترجیح میدهند زیرا برخی از مضرات (TCC) را ندارند. قابلیت جابجایی یک مزیت برای بیماران دیابتی محسوب میشود زیرا امکان بازرسی روزانه زخم، تعویض پانسمان و تشخیص به موقع عفونت را میدهد.
کنترل عفونت
عفونتهای پای دیابتی تهدید بزرگی برای اندام و پای فرد بیمار محسوب میشود و معمولاً چند میکروبی هستند. قارچهای بیماریزایی که معمولاً در عفونتهای پای افراد دیابتی مشاهده میشوند شامل استافیلوکوکوس اورئوس مقاوم به متی سیلین (باکتریهای معروف به ایجاد عفونتهایی با باکتری استافیلوکوک)، انتروباکتریاسه و انتروکوک و غیره هستند. ممکن است بافت اطراف زخم به آزمایشگاه ارسال شود تا مشخص شود کدام آنتی بیوتیک به درمان و بهبود زخمها میتواند کمک کند.
اگر پزشک شما به عفونت جدی مشکوک باشد، ممکن است برای بررسی علائم عفونت استخوان، اشعه ایکس تجویز کند. آنتی بیوتیکها، ضد پلاکتها یا داروهای ضد انعقاد خون که برای درمان عفونتهای شدید یا تهدید کنندۀ اندام انتخاب میشوند باید شامل پوشش ارگانیسمهای گِرَم مثبت و گِرَم منفی باشند و همچنین پوشش هوازی و هم بیهوازی را فراهم کنند. بیمارانی که چنین زخمهایی دارند باید در بیمارستان بستری شوند و تحت درمان با آنتی بیوتیکهای وریدی قرار گیرند.
مصرف آنتیبیوتیک
بسیاری از این آنتیبیوتیکها به استافیلوکوکوس اورئوس، یا استرپتوکوک (ß-) همولیتیک حمله میکنند. این موارد به طور معمول در رودههای شما یافت میشود. بنابراین لازم است با پزشک خود در مورد سایر شرایط سلامتی که ممکن است خطر ابتلا به عفونت توسط این باکتریهای مضر از جمله (HIV) و مشکلات کبدی را افزایش دهد، صحبت کنید. عفونتهای خفیف تا متوسط همراه با سلولیت موضعی را میتوان به صورت سرپایی و با آنتی بیوتیکهای خوراکی مانند سفالکسین (cephalexin)، آموکسی سیلین (amoxicillin) با پتاسیم کلاولانات، موکسی فلوکساسین (moxifloxacin) یا کلیندامایسین (clindamycin) درمان کرد. همۀ پزشکان قادر به درمان زخم پای دیابتی نیستند. اما داشتن دانش کافی برای انجام ارزیابی اولیه، ارجاع سریع بیماران و کمک به پیگیری بیمارانی که زخمهای ترمیمی دارند بسیار مهم است.
از عفونت زخم پا میتوان با موارد زیر جلوگیری کرد:
- حمام و شستشوی مکرر پا، ضدعفونیکننده پوست در اطراف زخم
- خشک نگه داشتن زخم با تعویض مکرر پانسمان
- درمانهای آنزیمی
- پانسمان حاوی آلژینات کلسیم برای جلوگیری از رشد باکتریها
روشهای درمانی پیشرفته برای زخم پای دیابتی
در روند درمان افراد مبتلا به زخم پای دیابتی پزشکان، در صورت عدم بهبودی زخمها ممکن است تصمیمات سختی بگیرند. بسیاری از این بیماران خطر قلبی قابل توجهی دارند و پزشکان مراقبتهای بهداشتی باید تصمیمات پیچیدهای دربارۀ انجام اقدامات تهاجمی مانند آنژیوگرافی بگیرند. از جمله مواردی که در روند درمان این افراد انجام میدهند: پوشاندن زخم با سلولهای انسانی کشت شده، پانسمان یا پیوند هترو ژنتیک با فاکتورهای رشد نوترکیب، اکسیژن درمانی (وابسته به محفظۀ دارای اکسیژن تحت فشار).
درمان زخم پای دیابتی به روش سیستم 3C
یکی دیگر از مواردی که میتوان برای درمان زخم پای افراد دیابتی به کار برد استفاده از سیستم 3C با استفاده از چسبهای مخصوص بر روی زخم فرد بیمار است. این سیستم نوعی سیستم بیولوژیکی است که از خون خود شخص استفاده میکند و برای درمان زخم پا در افراد دیابتی استفاده میشود. در ابتدا یک نمونه خون کوچک از فرد بیمار گرفته میشود و مستقیماً به دستگاه (3C Patch) وارد میشود. هیچگونه مواد افزودنی نیز به خون فرد اضافه نمیشود. پرستار یا متخصص مربوطه نمونه خون را مستقیماً در سانتریفیوژ دستگاه قرار میدهد.
این فرآیند حدود 20 دقیقه طول میکشد. این کار را میتوان در محل یا در کلینیک انجام داد. سانتریفیوژ این نوع سیستم توسط شرکت به عنوان بخشی از سیستم فناوری تهیه میشود. خون گرفته شده که وارد دستگاه شد منجر به تشکیل یک لایه اصلی از فیبرین، لکوسیتها و پلاکتها میشود. به عنوان یک فرم اصلی و پایه از فاکتورهای رشد و مولکولهای سیگنالینگ یا علامت دهنده عمل میکند. پس از اتمام این مرحله، فرد متخصص چسبهای مخصوصی که در این سیستم از خون خود فرد بیمار تهیه شده است را بر روی زخم قرار میدهد و با پانسمان زخم را میپوشاند.
مرحله نهایی درمان به روش سیستم 3C
با حل شدن این نوع چسبها بر روی زخم به مدت 7 روز در محل زخم نگه داشته میشود. در صورت نیاز میتوان پانسمان زخم را تعویض کرد. این نوع چسبها صددرصد منحصر به خون فرد بیمار است و از خون فرد بیمار تهیه میشود. توصیه میشود از این نوع سیستم برای 4 هفته تا 6 هفته استفاده کنید. برای زخمهای بزرگتر نیز از چند چسب استفاده میشود. نکات اصلی حاکی از شواهد موجود در نکات جمع بندی شده در 2 مطالعه، آزمایشات انجام شده برروی 313 نفر افراد بزرگسال در کلینیکهای تخصصی درمان زخم پای دیابتی با استفاده از سیستم (3C Patch) نشان داده است. که استفاده از این دستگاه در مقایسه با سایر مراقبتهای استاندارد منجر به بهبودی بیماران در طی 20 هفته شده است. در این نوع روش به هیچ عمل جراحی نیاز نیست. سانتریفیوژ مورد نیاز برای ساخت چسبها به صورت رایگان ارائه میشود.